GONORREA O BLENORRAGIA
GONORREA O BLENORRAGIA:
DEFINICIÓN:
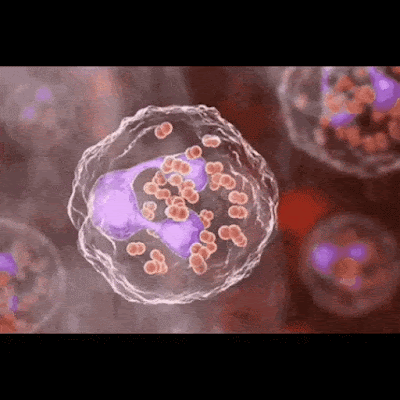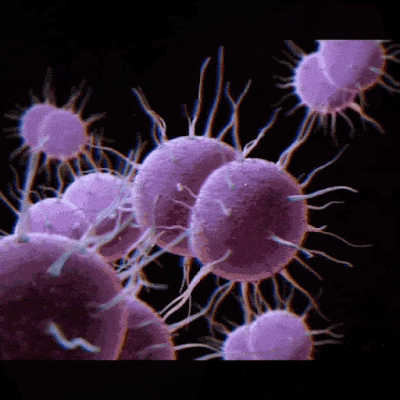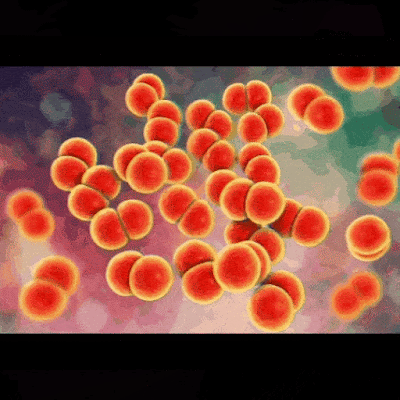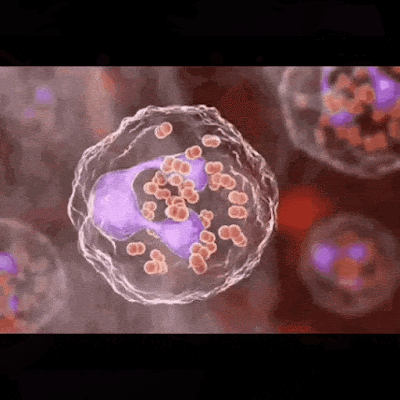
La Gonorrea o Blenorragia es una enfermedad de transmisión sexual (ETS) causada por la bacteria Neisseria gonorrhoeae. Esta bacteria puede infectar el tracto genital, el recto, la garganta y los ojos. La gonorrea se transmite por contacto sexual con una persona infectada, ya sea por vía vaginal, anal u oral. También puede transmitirse de la madre al bebé durante el parto.
La Gonorrea Puede afectar estas partes del cuerpo:
Gonorrea urogenital:
Es la forma más común y afecta al tracto genital masculino y femenino. Se caracteriza por la presencia de secreción purulenta por la uretra, dolor al orinar, inflamación de los genitales y posibles complicaciones como epididimitis, prostatitis, salpingitis y enfermedad inflamatoria pélvica.
Gonorrea anorrectal:
Es la forma que afecta al recto y se produce por contacto sexual anal o por diseminación desde el tracto genital. Se manifiesta por dolor, prurito, sangrado y secreción rectal.
Gonorrea faríngea:
Es la forma que afecta a la garganta y se produce por contacto sexual oral o por autoinoculación. Suele ser asintomática o causar síntomas leves como dolor de garganta, fiebre y adenopatías cervicales.
Gonorrea oftálmica:
Es la forma que afecta a los ojos y se produce por contacto directo con secreciones infectadas o por diseminación hematogénica. Se caracteriza por conjuntivitis purulenta, edema palpebral, fotofobia y dolor ocular.
EPIDEMIOLOGÍA:
La Gonorrea es una de las ETS más frecuentes en el mundo. Según la Organización Mundial de la Salud (OMS), se estima que cada año se producen unos 87 millones de casos nuevos de gonorrea. La mayoría de los casos se concentran en África subsahariana, Asia sudoriental y América Latina. La gonorrea afecta principalmente a personas jóvenes y sexualmente activas, especialmente a aquellas que tienen múltiples parejas sexuales, no usan preservativos o tienen otras ETS.
Uno de los principales problemas de la gonorrea es el desarrollo de resistencia a los antibióticos utilizados para su tratamiento. La OMS ha identificado cepas de Neisseria gonorrhoeae resistentes a la penicilina, la tetraciclina, el ciprofloxacino, el azitromicina y el ceftriaxona. Esto dificulta el control de la enfermedad y aumenta el riesgo de complicaciones y transmisión.
CUADRO CLÍNICO:
La Gonorrea puede ser sintomática o asintomática. Los síntomas suelen aparecer entre 2 y 14 días después de la exposición al agente infeccioso. Los síntomas varían según el sexo y el sitio de infección.
En los hombres, los síntomas más comunes son:
Secreción purulenta por la uretra
Dolor o ardor al orinar
Inflamación o enrojecimiento del glande o del prepucio
Dolor o sensibilidad en los testículos o el escroto
En las mujeres, los síntomas más comunes son:
Secreción vaginal anormal (amarillenta, verdosa o con mal olor)
Dolor o ardor al orinar
Sangrado entre períodos o después del coito
Dolor pélvico o abdominal
Fiebre
En ambos sexos, los síntomas de la gonorrea anorrectal son:
Dolor, prurito, sangrado o secreción rectal
Sensación de evacuación incompleta o urgencia defecatoria
Los síntomas de la gonorrea faríngea son:
Dolor de garganta
Fiebre
Adenopatías cervicales
Los síntomas de la gonorrea oftálmica son:
Conjuntivitis purulenta
Edema palpebral
Fotofobia
Dolor ocular
El diagnóstico de la gonorrea es importante para:
Confirmar la presencia de la infección y establecer el tratamiento adecuado
Interrumpir la cadena de transmisión y evitar la reinfección
Detectar y tratar las posibles coinfecciones con otras ETS
Prevenir las complicaciones a corto y largo plazo, como la infertilidad, el embarazo ectópico, la enfermedad inflamatoria pélvica, la artritis séptica y la endocarditis
El diagnóstico de la gonorrea se basa en la combinación de los siguientes elementos:
La historia clínica y la exploración física del paciente
Las pruebas de laboratorio para identificar la bacteria y su sensibilidad a los antibióticos
La evaluación de las parejas sexuales del paciente
Historia clínica y exploración física
La historia clínica y la exploración física del paciente son fundamentales para orientar el diagnóstico de la gonorrea. Se debe indagar sobre:
Los síntomas que presenta el paciente, como secreción purulenta por la uretra, el recto o los ojos, dolor al orinar, inflamación de los genitales, sangrado vaginal anormal, dolor pélvico o abdominal, dolor de garganta, fiebre o adenopatías cervicales
El tiempo de evolución de los síntomas y su relación con las relaciones sexuales
El número y el tipo de parejas sexuales que ha tenido el paciente en los últimos 60 días
El uso de preservativos u otros métodos anticonceptivos
Los antecedentes personales y familiares de ETS, especialmente de gonorrea, clamidia, sífilis, VIH y hepatitis B
Los hábitos de vida del paciente, como el consumo de alcohol, tabaco o drogas
Las alergias o intolerancias a medicamentos
La exploración física del paciente debe incluir:
La inspección y palpación de los genitales externos, buscando signos de inflamación, secreción, úlceras o verrugas
El examen del tracto genital interno mediante espéculo vaginal en las mujeres y sondaje uretral en los hombres, tomando muestras para las pruebas de laboratorio
El examen del recto mediante tacto rectal o anoscopia, tomando muestras para las pruebas de laboratorio
El examen de la garganta mediante faringoscopia, tomando muestras para las pruebas de laboratorio
El examen de los ojos mediante oftalmoscopia, buscando signos de conjuntivitis purulenta
El examen del resto del cuerpo, buscando signos de diseminación sistémica como artritis, dermatitis o endocarditis
Pruebas de laboratorio:
Las pruebas de laboratorio son esenciales para confirmar el diagnóstico de la gonorrea y determinar la sensibilidad de la bacteria a los antibióticos. Las pruebas más utilizadas son:
El cultivo consiste en sembrar las muestras obtenidas del paciente en medios selectivos para Neisseria gonorrhoeae. El cultivo permite identificar la bacteria y realizar un antibiograma para conocer su resistencia a los antibióticos. El cultivo tiene una alta especificidad pero una baja sensibilidad, especialmente en las muestras extragenitales. El cultivo requiere un transporte rápido y adecuado al laboratorio y un tiempo de espera de 24 a 48 horas para obtener el resultado.
El test de amplificación de ácidos nucleicos (TAAN) consiste en detectar el material genético (ADN o ARN) de Neisseria gonorrhoeae en las muestras obtenidas del paciente mediante técnicas moleculares como la reacción en cadena de la polimerasa (PCR) o la hibridación de sondas. El TAAN tiene una alta sensibilidad y especificidad y puede realizarse en muestras de orina, secreciones o hisopos. El TAAN no requiere un transporte especial al laboratorio y puede dar el resultado en pocas horas. Sin embargo, el TAAN no permite realizar un antibiograma ni diferenciar entre una infección activa y una pasada.
La tinción de Gram consiste en teñir las muestras obtenidas del paciente con un colorante que permite distinguir entre bacterias grampositivas y gramnegativas. Neisseria gonorrhoeae es una bacteria gramnegativa que se presenta como diplococos intracelulares en los leucocitos. La tinción de Gram tiene una alta especificidad pero una baja sensibilidad, especialmente en las mujeres. La tinción de Gram se puede realizar en el mismo lugar de la toma de la muestra y dar el resultado en minutos. Sin embargo, la tinción de Gram no permite realizar un antibiograma ni descartar otras bacterias gramnegativas.
La elección de la prueba de laboratorio depende de la disponibilidad, el costo, la rapidez y la precisión. La OMS recomienda el uso del TAAN como primera opción para el diagnóstico de la gonorrea, siempre que sea posible. El cultivo se debe realizar como segunda opción o como complemento del TAAN para confirmar el diagnóstico y realizar el antibiograma. La tinción de Gram se puede utilizar como prueba rápida en casos de urgencia o cuando no se dispone de otras pruebas.
Evaluación de las parejas sexuales
La evaluación de las parejas sexuales del paciente es fundamental para interrumpir la cadena de transmisión y evitar la reinfección. Se debe notificar a todas las parejas sexuales que hayan tenido contacto con el paciente en los últimos 60 días desde el inicio de los síntomas o desde el diagnóstico. Las parejas sexuales deben realizarse las pruebas diagnósticas y recibir el tratamiento adecuado, aunque no presenten síntomas. También deben evitar las relaciones sexuales hasta que se confirme la curación tanto del paciente como de sus parejas.
La notificación y la evaluación de las parejas sexuales pueden ser realizadas por el propio paciente, por el personal sanitario o por ambos, según el contexto y la preferencia del paciente. Se debe garantizar la confidencialidad y el respeto a los derechos humanos de todas las personas involucradas.
COMPLICACIONES:
La gonorrea puede causar complicaciones graves si no se trata a tiempo. Algunas de las posibles complicaciones son:
Enfermedad inflamatoria pélvica (EIP):
Es una infección que afecta al útero, las trompas de Falopio y los ovarios. Puede causar dolor pélvico, fiebre, secreción vaginal anormal y sangrado entre períodos. La EIP puede provocar infertilidad, embarazo ectópico y abscesos pélvicos.
Epididimitis:
Es una inflamación del epidídimo, el tubo que conecta los testículos con los conductos deferentes. Puede causar dolor e hinchazón en el escroto, fiebre y secreción del pene. La epididimitis puede provocar infertilidad y abscesos escrotales.
Diseminación gonocócica:
Es una infección que se extiende por el torrente sanguíneo a otras partes del cuerpo. Puede causar artritis, dermatitis, endocarditis y meningitis. La diseminación gonocócica puede ser potencialmente mortal si no se trata adecuadamente.
Oftalmía gonocócica:
Es una infección ocular que se produce cuando la bacteria entra en contacto con los ojos. Puede causar conjuntivitis, secreción purulenta, enrojecimiento e hinchazón de los párpados. La oftalmía gonocócica puede provocar cicatrices corneales, glaucoma y ceguera.
TRATAMIENTO:
El tratamiento de la gonorrea tiene como objetivos:
Curar la infección y prevenir las complicaciones
Interrumpir la cadena de transmisión y evitar la reinfección
Detectar y tratar las posibles coinfecciones con otras ETS
El tratamiento de la gonorrea se basa en el uso de antibióticos. La elección del antibiótico depende de la sensibilidad de la bacteria, la disponibilidad, el costo y los efectos adversos. La OMS recomienda el uso de una dosis única de ceftriaxona intramuscular (250 mg) asociada a azitromicina oral (1 g). Esta combinación es efectiva contra la mayoría de las cepas de Neisseria gonorrhoeae y también cubre la posible coinfección con Chlamydia trachomatis.
En caso de alergia a la ceftriaxona o a la azitromicina, se pueden utilizar otras opciones como la espectinomicina intramuscular (2 g), el gemifloxacino oral (320 mg) o el gentamicina intramuscular (240 mg). Estos antibióticos se deben asociar a un macrólido oral (eritromicina, claritromicina o roxitromicina) para cubrir la posible coinfección con Chlamydia trachomatis.
El tratamiento debe ser supervisado por un profesional sanitario y se debe verificar la curación mediante un test de amplificación de ácidos nucleicos (TAAN) a las 2 semanas del inicio del tratamiento. Si el TAAN es positivo, se debe realizar un cultivo y un antibiograma para confirmar el diagnóstico y determinar la sensibilidad de la bacteria. En ese caso, se debe cambiar el antibiótico según el resultado del antibiograma y repetir el TAAN a las 2 semanas del nuevo tratamiento.
Es importante que las personas con gonorrea notifiquen a sus parejas sexuales para que se realicen las pruebas diagnósticas y reciban el tratamiento adecuado. Se recomienda tratar a todas las parejas sexuales de los últimos 60 días desde el inicio de los síntomas o desde el diagnóstico. También se recomienda evitar las relaciones sexuales hasta que se confirme la curación tanto del paciente como de sus parejas.
PREVENCIÓN:
La prevención de la gonorrea se basa en las siguientes medidas:
Promover la educación sexual y la concienciación sobre las ETS
Fomentar el uso correcto y consistente del preservativo masculino o femenino en todas las relaciones sexuales
Realizar pruebas periódicas de detección de ETS, especialmente en personas con factores de riesgo como múltiples parejas sexuales, antecedentes de ETS, consumo de drogas o trabajo sexual
Ofrecer servicios de salud sexual accesibles, confidenciales y de calidad
Vigilar la resistencia antibiótica y adaptar los tratamientos según los patrones locales
Investigar y desarrollar nuevas vacunas y terapias contra la gonorrea

Comentarios
Publicar un comentario